Воспаление поджелудочной железы или панкреатит – заболевание, которое ухудшает работу всего пищеварительного тракта. Панкреатит нередко сопровождается другими патологиями ЖКТ: гастритом, желчнокаменной болезнью, энтероколитом. Поэтому диета при воспалении поджелудочной железы – обязательный компонент терапии. Диетическое питание защищает ЖКТ от раздражения и повреждения и одновременно обеспечивает организм нужным количеством питательных веществ. Без диеты самые современные лекарственные препараты не смогут остановить прогрессирование болезни.
Помимо этого, диета снижает риск развития сахарного диабета. Наряду с пищеварительными ферментами поджелудочная железа вырабатывает инсулин, который регулирует уровень глюкозы в крови. При панкреатите клетки–производители инсулина погибают, поэтому вероятность заболеть сахарным диабетом многократно увеличивается.
Содержание
- Почему развивается панкреатит и чем он опасен
- Диета при воспалении поджелудочной железы – какие правила соблюдают
- Как питаться при остром панкреатите и обострении хронического заболевания
- Как питаться при хроническом панкреатите
- Разрешенные и запрещенные продукты при панкреатите поджелудочной железы
- Как составить меню для диеты при панкреатите поджелудочной железы
- Рецепты блюд при панкреатите
- Заключение
Почему развивается панкреатит и чем он опасен
Самая частая причина панкреатита помимо злоупотребления алкоголем – это неправильное питание с перекусами «на бегу» и избытком жареной, жирной и острой пищи. У людей с этим заболеванием нарушается работа поджелудочной железы. В нормальном состоянии она вырабатывает ферменты, которые поступают в 12-перстную кишку и там участвуют в переваривании белков, жиров и углеводов.
При панкреатите протоки поджелудочной железы воспаляются и сужаются, поэтому ферменты «задерживаются» внутри. В результате орган начинает переваривать собственные ткани, что грозит серьезными проблемами со здоровьем. Без адекватной терапии острый панкреатит нередко переходит в хроническую форму.
Диета при воспалении поджелудочной железы – какие правила соблюдают
Диетическое питание при панкреатите выполняет защитную и восстановительную функцию, позволяет избежать прогрессирования болезни и развития осложнений. Рацион подбирают с учетом формы заболевания, но общие правила должны соблюдать все люди с панкреатитом:
— запрещается употребление алкоголя;
— в пище не должно быть крупных и грубых частиц, поэтому продукты измельчают, отваривают, запекают без корочки;
— блюда должны быть комфортной температуры 20–45˚С;
— рекомендуется питание небольшими порциями 4–6 раз в день.
Диета при остром панкреатите помогает уменьшить боль и воспаление, а при хроническом – восстановить нормальную работу поджелудочной железы и других органов ЖКТ. Этим объясняется разница в рационе людей с острым и хроническим заболеванием.
Как питаться при остром панкреатите и обострении хронического заболевания
Приступ острого панкреатита сопровождается сильной болью, лихорадкой, рвотой и перепадами артериального давления. Еще в позапрошлом веке при этом состоянии врачи назначали «холод, голод и покой». Сегодня принципы лечения не изменились. Больные соблюдают постельный режим, прикладывают к воспаленному органу холодную грелку и голодают 2–3 дня. Во время голодания разрешаются только щелочные воды без газа, чистая вода, отвар шиповника и некрепкий черный чай.
Обычно острые симптомы проходят в течение 48–72 часов, и больному разрешают перейти на щадящую диету:
— сначала в меню появляются слизистые отвары, жидкие каши и пюре, подогретые до температуры тела;
— через несколько дней разрешается протертая каша, белковый омлет, отваренные или приготовленные на пару овощи;
— примерно через неделю больному разрешают нежирный творог, овощные супы, мясные и рыбные запеканки и пудинги.
По сути, такой режим питания – это разновидность диеты номер 5 по Певзнеру, которую рекомендуют всем больным с панкреатитом. В стадии обострения назначают более строгий вариант диеты, во время ремиссии – более лояльный. Продолжительность строгой диеты определяет врач. Как правило, через 1–2 месяца человек переходит на диету номер 5 при хроническом панкреатите.

Как питаться при хроническом панкреатите
Принципы питания не меняются – рекомендуются небольшие порции, дробный прием пищи и блюда комфортной температуры. В меню появляется больше тушеных и запеченных продуктов. Особенность диетического питания при хроническом панкреатите – повышенное содержание белка, нормальное количество жиров и сложных углеводов. Запрещены только быстрые углеводы – сахар, выпечка и кондитерские изделия.
Диета при панкреатите носит поддерживающий и профилактический характер. Человек на диете номер 5 не испытывает физического дискомфорта и ухудшения качества жизни. Однако нужно понимать, что некоторые продукты должны навсегда исчезнуть из рациона.
Разрешенные и запрещенные продукты при панкреатите поджелудочной железы
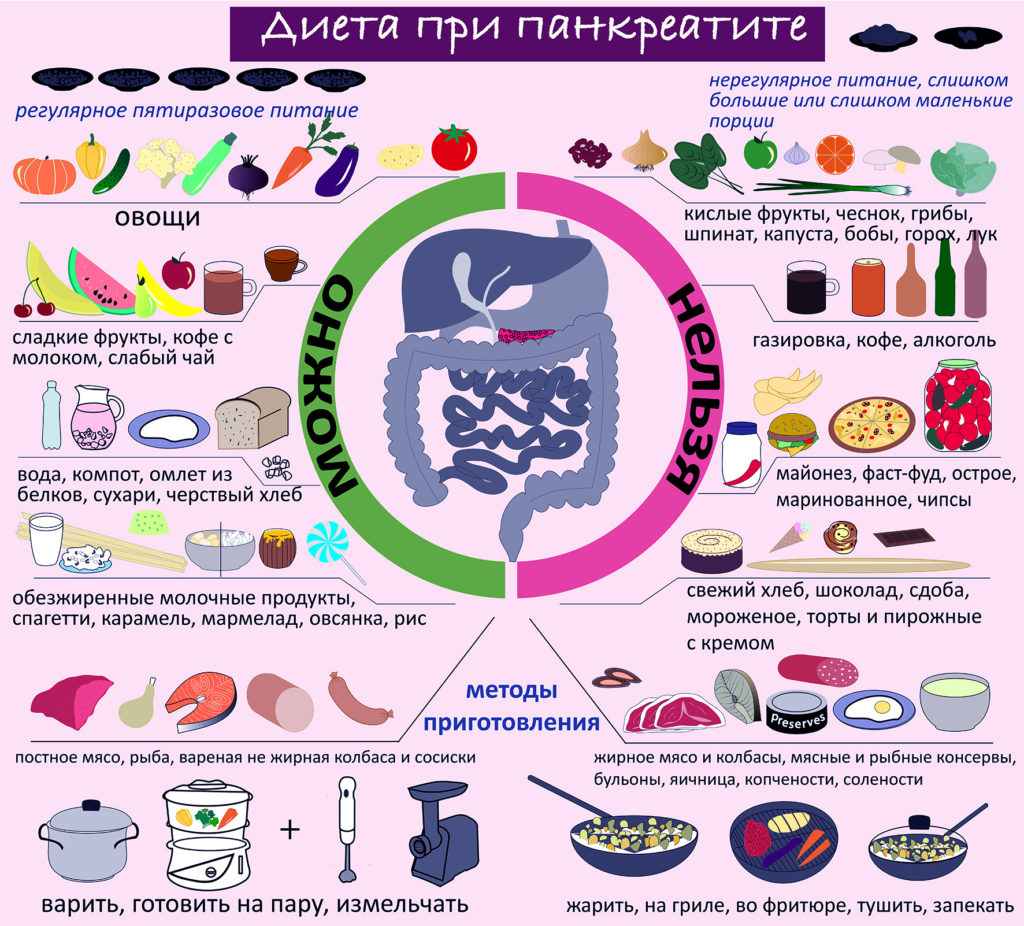
Врачи и диетологи уже давно составили список продуктов для диеты номер 5. Этот перечень включает полезные продукты и блюда, которые снижают выработку ферментов поджелудочной железы, быстро эвакуируются из желудка и кишечника и не вызывают метеоризма.
Стол при диете номер 5: что можно включать в ежедневное меню:
— черствый или подсушенный пшеничный хлеб;
— бульоны из овощей, постного мяса курицы и индейки;
— телятину, индейку, курицу, крольчатину;
— нежирную рыбу;
— нежирное молоко, кефир, простоквашу, нежирный творог и сыр;
— гречневую, овсяную, рисовую и манную крупу;
— картофель, огурцы, морковь, тыкву, цуккини, брокколи, цветную капусту;
— яйцо отварное или в виде парового омлета;
— растительные рафинированные масла до 15 г в день;
— сливочное масло до 30 г в день;
— спелые сладкие фрукты и ягоды после термической обработки;
— не газированную минеральную воду, отвар шиповника, некрепкий чай;
— джем, мармелад, пастилу.
Помимо полезных список содержит и запрещенные продукты. К ним относятся те, которые усиливают секрецию желудочного сока и синтез ферментов поджелудочной железы. Это очень опасно, поскольку при болезни и так образуется большое количество панкреатического секрета, который «переваривает» поджелудочную железу.
К запрещенным продуктам относятся:
— дрожжевая и сдобная выпечка;
— рыбные, мясные и грибные бульоны;
— щи, борщи и рассольники;
— свинина, баранина, гусь, утка;
— сало, мясные консервы и копчености;
— печень и другие субпродукты;
— перловая, пшеничная и кукурузная крупа;
— жирная сметана, творог, жирные и соленые сорта сыра;
— жареные и сваренные вкрутую яйца;
— белокочанная капуста, редька, редис, шпинат, чеснок;
— любые острые специи;
— майонез, уксус и кетчуп;
— мороженое, конфеты, торты, пирожные, печенья фабричного производства;
— алкоголь, газированные напитки, кофе.
Чипсы, сухарики и другие снеки тоже относятся к запрещенным продуктам Входящие в их состав химические красители и ароматизаторы раздражают желудочно-кишечный тракт. Кроме того, они содержат большое количество трансгенных жиров, которые перегружают поджелудочную железу.
Грибы и бобовые тоже вредны людям с панкреатитом. Эти продукты содержат растительный белок, который провоцирует синтез ферментов в поджелудочной железе. Бобовые вызывают газообразование в кишечнике, что ухудшает состояние человека с панкреатитом.

Как составить меню для диеты при панкреатите поджелудочной железы
Ежедневное меню включает 5–6 приемов пищи с перерывом 2–3 часа. Последний прием пищи перед сном должен быть очень легким. Лучше всего, если это будет стакан кефира или другой разрешенный кисломолочный продукт.
Примерное меню для тех, кто соблюдает диету при панкреатите поджелудочной железы:
— Завтрак. Для утренней трапезы подходят вязкие каши – гречневая, рисовая и овсяная. Каши можно заменить нежирным творогом или творожным пудингом, тостом с нежирным сыром и ветчиной.
— Второй завтрак. Для ланча можно приготовить паровой омлет, сделать овощное или фруктовое пюре, запечь яблоко или грушу без кожуры, сварить компот или кисель.
— Обед может включать суп, второе блюдо и какой-нибудь напиток. Суп варят на воде, овощном или втором мясном бульоне, овощи отваривают, готовят на пару или запекают. На второе обязательно готовят белковое блюдо, лучше всего нежирное мясо и рыбу. Дополняют обед компотом из сухофруктов или морсом.
— Полдник по калорийности и набору блюд напоминает второй завтрак. Разрешается сухое несладкое печенье, творожные запеканки, кисели, кисломолочные продукты.
— Ужин. Как и обед, обязательно включает белковое блюдо. Можно приготовить отварное мясо и рыбу с гарниром из круп и овощей, картофельное и тыквенное пюре, мясной рулет, творожные кнели.
— На ночь пьют какой-нибудь жидкий кисломолочный продукт.
У многих людей с панкреатитом вызывает затруднения переход на новый рацион. Приходится включать в меню другие продукты и осваивать новые способы приготовления. Чтобы не нарушить режим питания, используют проверенные рецепты блюд для диеты при панкреатите.
Рецепты блюд при панкреатите
Сразу после приступа панкреатита рекомендуется щадящее питание, чтобы поджелудочная железа могла «успокоиться» и восстановить свои функции. Хорошим лечебным эффектом обладают каши из гречневой муки или крупы. Пропорции для приготовления каш выглядит так:
— столовую ложку гречневой муки заливают стаканом кефира;
— 1 стакан гречневой крупы заливают 0,5 литрами кефира.
Крупу или муку с кефиром оставляют на ночь. Утром каша будет готова, и ее надо съесть сразу же или в течение дня.
Еще одно блюдо для острого периода – кисель из пророщенного овса. Для приготовления киселя понадобятся высушенные проростки овса, которые измельчают в кофемолке, смешивают с водой, доводят до кипения и варят в течение 2-х минут. Готовый кисель процеживают и пьют, как только он остынет.
После того, как пройдет острый период, в меню включают супы-пюре, блюда из мяса, рыбы и кисломолочных продуктов. Вот несколько рецептов блюд для диеты при хроническом панкреатите.
Рыбный суп-пюре

Состав: 750г нежирной рыбы, 1 морковь, 1 корень петрушки, 4 ст. л. растительного масла, 2 головки репчатого лука, 2 ст. л. муки.
Разделать рыбу и отделить филе от костей. Из костей вместе с луком и корнем петрушки сварить бульон, филе порезать небольшими кусочками и потушить с луком. В отдельной кастрюле смешать муку и 4 стакана рыбного бульона, добавить приготовленное филе. Посолить, варить 15–20 минут, после чего процедить и протереть через сито. В горячий суп по желанию ввести кусочки рыбного филе и яичный желток с молоком.
Паровой омлет с творогом

Состав: 200г нежирного творога, 2 яичных белка, 100г нежирного молока, 1 ч.ложка сливочного масла, соль по вкусу
Творог измельчают в блендере. Яичные белки взбивают с солью и соединяют с творогом. В творожно-яичную смесь вливают молоко комнатной температуры. Формочки для пароварки смазывают сливочным маслом. Заполняют формочки смесью из творога, молока и яиц и помещают в пароварку на 20 минут. Вместо пароварки можно поставить формочки в кастрюлю с небольшим количеством кипящей воды. Вода должна доходить примерно до середины формочек. Кастрюлю ставят на средний огонь и закрывают крышкой. Омлет будет готов через 15 минут.
Рисовый суп-пюре

Состав: 1 стакан риса, 3–4 стакана молока, 1 ст.л сливочного масла
Рис промывают теплой водой, заливают 4 стаканами горячей воды, добавляют немного соли и варят на среднем огне в течение 35–40 минут. Часть риса оставляют на гарнир, остальную крупу вместе с водой протирают через сито, добавляют горячее молоко и масло. Затем в готовый суп кладут 1 ст. ложку отварного риса. К супу можно подать тосты.
Молочный овсяный суп

Состав: 1 стакан хлопьев «Геркулес», 1,3 л воды, 100 мл молока, 1 яйцо
В кипящую воду высыпают хлопья и варят на медленном огне не менее получаса. Горячую массу протирают через сито, жидкую часть доводят до кипения и снимают с огня. В горячее кипяченое молоко вбивают сырое яйцо и тщательно перемешивают. Молочно-яичную смесь тонкой струйкой вливают в овсяный отвар при постоянном перемешивании. Готовый суп можно приправить чайной ложкой сливочного масла.
Творожные кнели с клубникой

Состав: 500г нежирного творога, 100г клубники, 2 яичных белка, 2 ст. ложки сахара, 3 ст. ложки муки, щепотка соли
Творог измельчают в блендере и смешивают со взбитыми яичными белками. Добавляют сахар и муку, замешивают мягкое тесто. Клубнику моют и очищают от плодоножек. Из теста формируют маленькие круглые лепешки, в центр каждой кладут клубнику и делают кнели. Клубника должна быть полностью закрыта тестом. Кнели кладут на разделочную доску и на 15 минут отправляют в холодильник, а затем отваривают в кипящей подсоленной воде. Варят в течение 2-х минут после того, как кнели всплывут.
Куриный пудинг

Состав: 600г отварного куриного мяса, 1 стакан риса, 12 стакана молока, 1 яйцо, по 1 ст.л растительного и сливочного масла
Мясо без костей дважды прокручивают в мясорубке, а затем смешивают с отварным рисом, который предварительно протерли через сито. Добавляют соль, молоко, сливочное масло и яичный желток. Взбивают в крепкую пену белки и осторожно смешивают с приготовленным фаршем. Фольгу смазывают растительным маслом и укладывают на решетку-пароварку. Фарш выкладывают на фольгу, после чего ставят пароварку на кастрюлю с кипящей водой или в мультиварку. Готовят 20 минут. Подают с отварными овощами.
Десерт из творога с бананом

Состав: 100 г нежирного творога, ½ спелого банана, по ½ чайной ложки сливочного масла и сахарной пудры
Десерт готовится непосредственно перед едой. Творог и банан измельчают в блендере до однородной текстуры. Добавляют сахарную пудру и сливочное масло. Получается отличный перекус для полдника и второго завтрака, который можно сочетать с некрепким чаем и морсом.
Кисель из клубники

Состав: 300–350г клубники, 1 л воды, 2 ст. л сахарного песка, 1 ст. л «с горкой» картофельного крахмала
Очищенную от плодоножек и вымытую клубнику протирают через сито. Воду наливают в кастрюлю и нагревают до кипения. Отдельно смешивают крахмал со 100 г кипяченой прохладной воды. В горячую воду выкладывают клубнику и сахар, хорошо перемешивают, доводят до кипения и тонкой струйкой вливают воду с крахмалом. Кисель варят в течение 2–3-х минут. По такому же принципу готовят кисель из других свежих и замороженных ягод. Только замороженные ягоды немного отваривают перед тем, как протереть через сито.
Заключение
Соблюдение диеты – обязательное условие для успешного лечения панкреатита. В медицинской практике было немало случаев, когда люди восстанавливали нормальное состояние поджелудочной железы без лекарств, только за счет правильного питания. Рецептов диетических блюд множество, а ингредиенты для них продаются в любом магазине. Поэтому от человека с панкреатитом требуется лишь немного самодисциплины и осознанное отношение к собственному здоровью.